Auteur/autrice : superuser
Anesthésiste-réanimatrice à Paris, Dr Marie-Christine Kayal-Becq s’engage depuis longtemps sur le sujet de la souffrance au travail. Huit ans après le tournage du documentaire retentissant de Jérôme Lemaire (« Dans le ventre de l’hôpital »), dont elle est l’une des protagonistes principales, elle nous parle aussi naturellement des difficultés de l’hôpital que des raisons d’espérer pour les nouvelles générations de médecins…


Quel a été votre cheminement pour participer à la création de la Commission de vie hospitalière au sein de l’hôpital Saint-Louis ?
Quand je suis arrivée à l’hôpital, en 1992, je me suis très vite engagée au sein du Conseil de bloc. Puis j’ai pris conscience des problèmes de fond lorsque j’ai lu le livre de Pascal Chabot, Global Burn Out, qui racontait des situations que j’avais l’impression de vivre ou de côtoyer au quotidien. J’ai commencé à m’intéresser à la sociologie du travail avec l’impression qu’il y avait quelque chose qui ne tournait pas rond… J’ai formalisé cet engagement en créant en 2017 une commission de vie hospitalière avec un médecin de santé publique pour améliorer les conditions d’exercice des praticiens, au jour le jour. Concrètement, nous nous réunissons tous les 2 à 3 mois en petit groupe pour parler des difficultés que rencontrent les soignants et pour essayer de trouver des solutions adaptées. C’est vraiment une cellule d’écoute. À l’échelle de l’hôpital il y a plein de choses qui peuvent se régler sans qu’on ait besoin de demander au Ministre de la Santé !
« À l’échelle de l’hôpital il y a plein de choses qui peuvent se régler sans qu’on ait besoin de demander au Ministre de la Santé ! »
Quelles évolutions avez-vous constaté concernant les conditions d’exercice des praticiens ?
Quand j’ai démarré ma carrière, il n’y avait pas de repos de sécurité, c’est arrivé un peu tard en France malgré l’évidence de ses bienfaits. C’était une autre époque et il y a eu des avancées importantes. Mais, on parallèle, on a eu la loi HPST avec la tarification à l’activité, ce qui signifie très concrètement qu’on doit faire de l’acte pour apporter de l’argent et assurer le fonctionnement de l’établissement. Cela a contraint à l’augmentation de l’activité et on a été les premiers, dans ma spécialité, à rentrer en crise. Clairement, nous n’étions pas assez nombreux, les chirurgiens ont augmenté leur activité mais nous ne pouvions plus suivre… Les tensions se sont ainsi développées tout comme l’impression, assez latente, de mal faire son travail… C’est un cercle vicieux.
Pensez-vous que les jeunes générations sont mieux préparées à ces « risques psycho-sociaux » ?
Oui, l’omerta se lève progressivement, notamment sur le harcèlement moral et sexuel. Déjà, on en parle et les nouvelles générations sont globalement mieux informées, mieux sensibilisées à la bien traitance professionnelle ou aux problématiques de management. Aujourd’hui il y a 1000 et 1 podcasts qui parle de ça. Les jeunes sont mieux formés tandis que les « dinosaures », qui ont perpétrés ces comportements, sont sur le départ ou ont déjà quitté l’hôpital… À eux de s’approprier, maintenant, ces nouveaux enjeux. Quand on est médecin, on est toujours en situation de manager une petite équipe et on doit être toujours attentif aux personnes avec qui l’on travaille. Il faut faire émerger et développer l’intelligence collective. Je crois beaucoup à cela et on l’a vu, particulièrement, avec le COVID : quand il y a des crises et que tout se casse la figure, on aboutit toujours à des solutions ! C’est sûrement ce qui se passera aussi avec les problématiques de la souffrance au travail à l’hôpital.
« Quand on est médecin, on est toujours en situation de manager une petite équipe et on doit être toujours attentif aux personnes avec qui l’on travaille. Il faut faire émerger et développer l’intelligence collective. »
Que diriez-vous à un interne qui souhaite s’engager dans une carrière à l’hôpital malgré les difficultés et les risques?
D’abord, il faut rappeler que c’est un métier passionnant, profondément humain et très vivant ! Moi, je suis passionnée par mon travail et cela a toujours été mon moteur professionnel. Exercer à l’hôpital, c’est gérer la précarité des patients les plus fragiles et prendre en charge les situations les plus complexes ! Être médecin hospitalier, cela nécessite de prendre en compte ces deux dimensions mais, quand on les a accepté, cela donne aussi beaucoup de sens à sa vie professionnelle. Les statuts ont également beaucoup évolué, il y a plus de souplesse. Si un praticien veut démarrer à plein temps puis basculer à 20% pour s’occuper de ses enfants, c’est beaucoup plus simple aujourd’hui. La sécurité des soins qu’on apporte aux patients s’est aussi améliorée, j’ai vraiment vécu cela de près et c’est impressionnant. Bref, il y a plein de défis pour la nouvelle génération, le tout est de rester ouvert sur les autres et, surtout, de rester optimistes. Tout n’est pas crise, malgré ce qu’on a l’impression d’entendre chaque jour : il y a des résistants et il faut inventer de nouvelles pistes pour améliorer ce qui doit l’être !
« Il y a plein de défis pour la nouvelle génération, le tout est de rester ouvert sur les autres et, surtout, de rester optimistes. Tout n’est pas crise, malgré ce qu’on a l’impression d’entendre chaque jour : il y a des résistants et il faut inventer de nouvelles pistes pour améliorer ce qui doit l’être ! »
Auteur/autrice : superuser
L’Assurance maladie propose une pension d’invalidité pour compenser la perte de revenu après un accident ou une maladie non professionnelle. Pour aider les personnes concernées, une nouvelle rubrique « Invalidité » est disponible sur ameli.fr.

Cette rubrique fournit des informations claires et concises sur :
- Les conditions d’accès à la pension d’invalidité.
- Les détails essentiels : dates de versement, montant, reprise du travail.
- Les démarches à suivre : demande de pension, déclaration de revenus.
- La transition vers la retraite.
Des infographies complètent ces articles pour faciliter la compréhension.
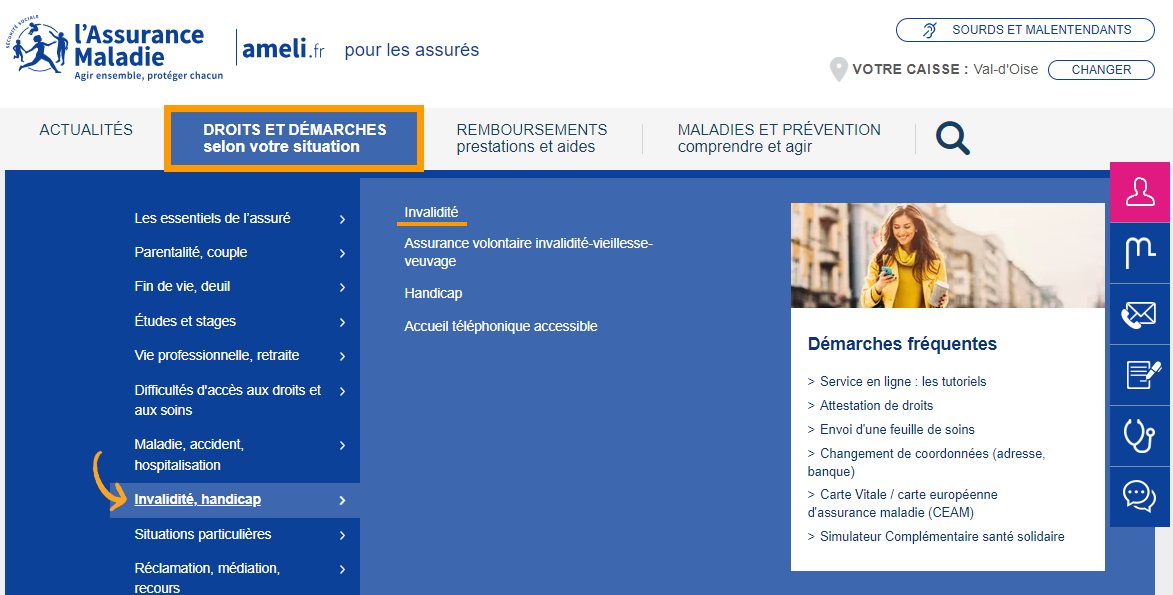
Comment y accéder ?
1. Rendez-vous sur ameli.fr
2. Cliquez sur « Droits et démarches selon votre situation »
3. Sélectionnez « Invalidité, handicap »
4. Cliquez sur « Invalidité »
A noter : les déclarations de ressources doivent être faites en ligne via votre compte ameli.
Auteur/autrice : superuser
Un petit mémo pour bien comprendre…

Votre centre Mercer est votre interlocuteur dédié pour la gestion de vos frais de santé.
GESTION APPA WASQUEHAL – TSA 40288 – 28039 CHARTRES CEDEX
Tél : 09 72 72 02 24 (appel non surtaxé)
Email dédié : santeappa@mercer.com

Retrouvez également notre fiche pratique sur l’hospitalisation sans avance de frais
Pour obtenir une prise en charge d’hospitalisation, vous avez 3 possibilités :
- Demander à l’établissement hospitalier de saisir votre prise en charge hospitalière
- Contacter votre Centre de gestion Mercer au 09 72 72 02 24 (n° indiqué sur la carte de tiers payant)
- Contacter votre Centre de gestion via le formulaire de contact
Si vous souhaitez réaliser vous-même votre demande via votre espace adhérent APPA, il faudra en premier lieu vous connecter : https://espace-appa.besse.fr/
Une fois connecté(e), vous devez cliquer sur le bloc « Remboursement Santé » pour demander votre prise en charge et réaliser toutes vos démarches avec Mercer.
Ce lien vous amène directement dans l’environnement du gestionnaire Mercer qui a la charge de la partie complémentaire santé des contrats APPA.
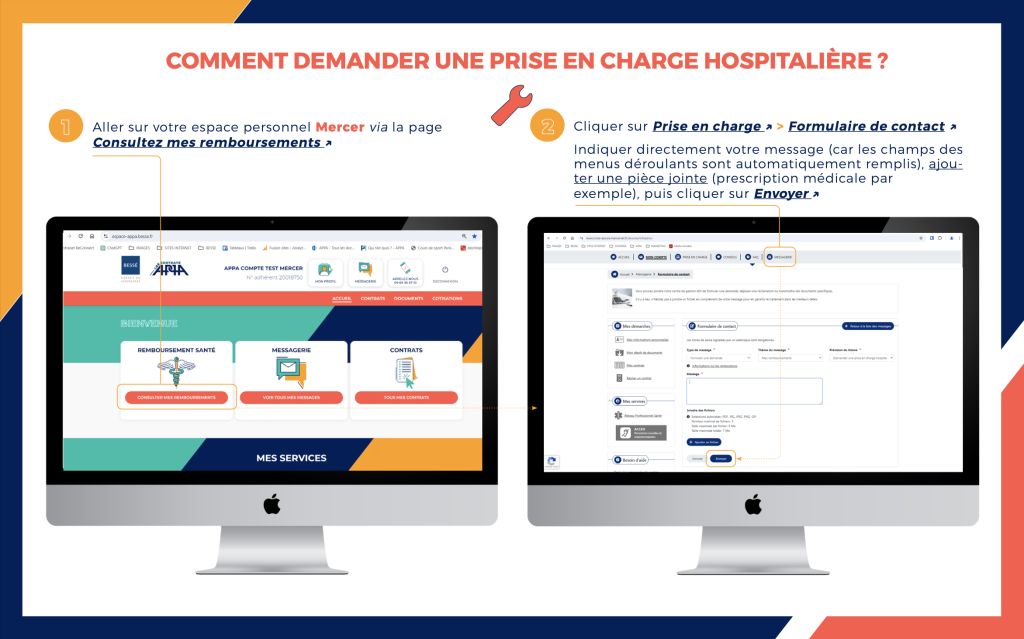
Ensuite, cliquez dans l’onglet « Prise en charge » (dans le bandeau gris) :
Lors de votre échange avec Mercer, il faudra obligatoirement vous munir des informations suivantes :
- La date d’entrée dans l’établissement,
- Le numéro FINESS géographique de l’établissement hospitalier,
- Le code DMT,
- Le mode de traitement,
- Le numéro de fax ou l’email de l’établissement hospitalier.
Ces informations sont disponibles auprès de l’établissement hospitalier concerné.
Auteur/autrice : superuser
Au sein du milieu hospitalier, les conflits interpersonnels sont fréquents et engendrent des situations douloureuses préjudiciables à la santé des personnels soignants et à la prise en charge des patients.

Les pouvoirs publics ont favorisé la mise en place de dispositifs de résolution amiable des conflits comme la médiation et la conciliation.
La mise en place d’un médiateur national et des médiateurs régionaux ou interrégionaux, instauré par le Décret n° 2019-897 du 28 août 2019 a constitué une importante avancée pour la résolution de conflits entre les personnels des établissements publics de santé, sociaux et médico-sociaux ou avec leur hiérarchie. La saisine de l’instance régionale ou inter-régionale ne peut toutefois s’opérer que si le différend n’a pu être résolu dans le cadre d’un dispositif local de conciliation.
C’est pourquoi le Ministère de la santé a lancé en 2021 une mission chargée d’effectuer des propositions destinées à permettre aux hôpitaux de structurer de tels dispositifs et de les faire fonctionner.
Cette mission a permis l’élaboration de la Note d’information DGOS/RH3/2022/87 du 29 mars 2022 relative à la mise en place de dispositifs de conciliation locale dans les établissements de la fonction publique hospitalière. Cette note a été complétée récemment par une Foire Aux Questions accessible en ligne sur le site du Ministère de la santé.
Les préconisations portent sur plusieurs points :
- La nécessité d’organiser un système de recueil des situations de souffrance au travail, dans lesquels les conflits interpersonnels ne sont qu’un des éléments ;
- la mise en place d’une structure locale de traitement de ces signalements ;
- La formation des acteurs de ces structures locales ;
- L’articulation avec les autres structures de gestion des conflits, dont la médiation régionale ;
- La formation de tous les agents hospitaliers au travail en équipe dès les études de santé, et de la gestion d’une équipe pour tous ceux qui accèdent à des responsabilités d’encadrement.
La mise en place de ces structures peut se faire dans le cadre d’un ou plusieurs établissements publics de santé et médico-sociaux en fonction des moyens disponibles.
La mise en œuvre d’une organisation de gestion des conflits nécessite un investissement important des établissements en terme de temps dédié, que ce soit pour la formation des acteurs ou pour son fonctionnement au quotidien. Mais cette mobilisation de moyens n’est pas sans retour d’investissement car la non – résolution de conflits est source de perte de productivité et de qualité des soins, et peut aussi contribuer à alimenter un absentéisme chronique.
–
Auteur/autrice : superuser
Le gouvernement a récemment publié le Décret n° 2024-114 du 16 février 2024, concernant la participation des assurés aux frais de santé. Voici un aperçu des changements importants qui entreront en vigueur à partir du 31 mars 2024.
Bon à savoir

Dans le cadre des contrats dits « Responsable », la participation forfaitaire n’est pas remboursée.
Pour plus de détails sur l’ensemble de ces évolutions, vous pouvez consulter le décret publiés au Journal officiel le 16 février 2024.
Franchises Médicales
Les franchises médicales seront doublées à partir du 31 mars 2024. Cela signifie que les assurés devront désormais payer :
- 1€ par boîte de médicament (contre 0,50€ actuellement) ;
- 1€ par acte d’auxiliaire médical (contre 0,50€ actuellement) ;
- 4€ pour les transports sanitaires (contre 2€ actuellement).
Cependant, certaines exceptions s’appliquent. Les franchises médicales ne seront pas exigées pour les médicaments prescrits lors d’une hospitalisation, les actes paramédicaux effectués lors d’une hospitalisation, ou les transports d’urgence.
Les plafonds journaliers des franchises médicales seront également modifiés comme suit :
- 4€ pour les actes d’auxiliaires médicaux (contre 2€ actuellement) ;
- 8€ pour les transports sanitaires (contre 4€ actuellement).
Les plafonds annuels pour les franchises médicales restent inchangés, soit 50€ par an, de même que ceux des participations forfaitaires, également fixés à 50€ par an.
Participation Forfaitaire
Une participation forfaitaire sera désormais exigée lors d’une consultation ou d’un acte médical. Son montant sera compris entre 2€ et 3€, ce qui représente une augmentation par rapport à l’ancien montant de 1€. Cependant, certaines catégories de personnes en seront exemptées, notamment les enfants et jeunes de moins de 18 ans, les femmes enceintes bénéficiaires de l’assurance maternité, ainsi que les bénéficiaires de la complémentaire santé solidaire.
Auteur/autrice : superuser
Un petit mémo pour tout comprendre…

Avantage APPA :
Pour limiter votre reste à charge et bénéficier de tarifs négociés, vous pouvez vous rendre dans le réseau des partenaires opticiens Santéclair.
Pour joindre Santéclair : composer le 09 72 72 02 24, puis taper 3.
Pour une première délivrance la durée de validité est fonction de l’âge du patient :
- 6 mois pour les patients de moins de 16 ans,
- 5 ans pour les patients de 16 ans à 42 ans,
- 3 ans pour les patients de plus de 42 ans.
Pour le renouvellement d’une paire de lunettes, la validité de l’ordonnance est de :
- 1 an pour les patients de moins de 16 ans,
- 5 ans pour les patients de 16 ans à 42 ans,
- 3 ans pour les patients de plus de 42 ans.
Il faut savoir que l’opticien peut adapter la correction. En revanche, il devra indiquer sur l’ordonnance l’adaptation qu’il aura appliquée.
Auteur/autrice : superuser
En 2024, l’APPA poursuit son engagement par la signature de partenariats d’actions avec plusieurs syndicats et intersyndicales de praticiens.

Pour en savoir plus sur les engagements et les partenariats de l’APPA, rendez-vous sur notre page dédiée.
Un peu d’histoire…
L’APPA a été créée à l’initiative des membres du Syndicat des Psychiatres des Hôpitaux (SPH) qui s’étaient fortement inquiétés de l’absence dramatique de protection sociale du nouveau statut hospitalier.
Constatant le manque d’avancées de la part du ministère, ces collègues avaient eu la volonté de prendre en main leur protection en créant une association autonome « pour les praticiens par les praticiens ».
Pierre Pennec, assisté de Jean-Charles Pascal et d’Alain Plantade fondent en octobre 1980 l’Association Pour les Praticiens Hospitaliers et Assimilés, l’APPA.
Très rapidement, les praticiens d’autres disciplines prenant conscience de la précarité de leurs statuts et intéressés par les solutions de protections négociées par notre association avec les assureurs, ont rejoint le groupe initial des psychiatres hospitaliers.
Une histoire qui continue…
Depuis sa création les membres du conseil d’administration ont toujours mis en avant les valeurs fondamentales de soutien à tous les adhérents et leurs proches.
Issus pour un grand nombre d’entre nous du syndicalisme médical, nous partageons ces valeurs et cette volonté de protection des praticiens avec les syndicats des praticiens.
L’APPA s’est engagée depuis plusieurs années avec les syndicats qui l’ont souhaité, sur différentes initiatives et actions permettant d’informer l’ensemble des praticiens sur la vie professionnelle, sur les différents statuts au cours de la carrière et l’importance de se protéger.
Avec les syndicats médicaux…
Nous partageons avec les syndicats, structures représentatives indispensables à l’amélioration des conditions d’exercices professionnels, les valeurs de solidarité, d’entraide confraternelle et de valorisation des conditions de travail.
Le but des syndicats est bien de prendre en main les intérêts généraux et particuliers des praticiens et de poursuivre ainsi l’amélioration de leur situation morale et matérielle.
Ils partagent avec l’APPA les valeurs de bonne confraternité tout en travaillant à transformer et améliorer de façon continue les conditions d’exercice professionnel.
Enfin ils participent aux différentes actions relatives à la politique de santé.
Les prochaines élections professionnelles se tiendront cette année et ont pour objectif de désigner les représentants des personnels médicaux hospitaliers (médecins, chirurgiens-dentistes et pharmaciens) au sein des instances nationales de dialogue social.
Les engagements de l’APPA
L’APPA par son expertise des hospitaliers, et par sa connaissance précise des différents statuts professionnels en alliance avec les syndicats, a fait le constat qu’en 2024 les carences statutaires des praticiens restent majeures !
C’est pour répondre à ces questions capitales que l’APPA propose des contrats de prévoyance élaborés par son courtier selon ses recommandations et adaptés à chacun selon son statut et ses activités pour pallier les insuffisances du régime obligatoire.
Elle a procédé à la création d’un Fonds d’Intervention qui permet de venir en aide à ses adhérents rencontrant des difficultés financières, liées la plupart du temps à un problème de santé ou encore un accident de la vie.
Enfin, l’APPA se mobilise sur tous les sujets liés à la santé des internes et praticiens hospitaliers. Particulièrement ceux relatifs à la souffrance au travail. L’association soutient plusieurs initiatives de prévention de l’épuisement professionnel.
Elle a développé son propre programme d’accompagnement « Coup de Blouse »
Auteur/autrice : superuser
Pour vous indemniser lors d’un sinistre prévoyance, la base de garantie est celle déclarée dans votre contrat. Afin de vous prémunir contre toute perte de revenus en cas d’arrêt de travail, d’invalidité ou de décès, il est donc important de les actualiser régulièrement.
Bon à savoir !

Que votre cotisation APPA soit précomptée ou non, une partie de vos revenus est composée de primes et indemnités. En cas d’évolution, pensez à adapter vos garanties complémentaires.
Les équipes Bessé sont à votre écoute pour vous accompagner et faire un bilan de votre niveau de protection : gestion.appa@besse.fr et/ou 09 69 36 37 10.
Vous retrouverez sur votre espace adhérent APPA l’ensemble de vos niveaux de couverture prévoyance dans la rubrique « contrat ».
Si vous travaillez à l’hôpital et que votre cotisation APPA est précomptée sur votre salaire :
Bonne nouvelle, les évolutions d’échelon sont automatiquement prises en compte dans votre cotisation APPA. Vous n’avez pas besoin de signaler aux équipes BESSE vos passages d’échelon.
Si vous travaillez à l’hôpital et que votre cotisation APPA n’est pas précomptée sur votre salaire :
Il est indispensable de déclarer votre évolution d’échelon en adressant aux équipes Bessé (gestionnaires de votre contrat APPA) un bulletin de salaire pour permettre la mise à jour du contrat lors du changement d’échelon.
Si vous exercez en activité libérale, en complément de votre activité hospitalière ou au titre d’une activité libérale exclusive :
Vos revenus évoluent chaque année, ainsi que vos charges. Les indemnisations en cas de sinistre s’effectuent sur la base de vos déclarations fiscales de l’année N-1, aussi il est très important d’actualiser vos niveaux de couvertures, spécifiquement lors d’une installation récente, ou d’un passage à une activité libérale exclusive compte tenu de l’évolution à la hausse de votre chiffre d’affaires.
Les contrats APPA permettent aussi d’accompagner chaque adhérent dans l’évolution de son parcours de vie. Aussi, en cas de naissance ou de mariage, il est important de penser à protéger ses proches. Quel que soit votre contrat de prévoyance APPA (praticien hospitalier ou activité libérale), il est possible de renforcer les garanties décès, soit sous forme de capitaux, soit sous forme de rentes éducations et/ou conjoint.